Sommeil et ronflement chez l’enfant
Le Ronflement Chez l’Enfant : Bien Plus Qu’une Simple Habitude
Quand la respiration nocturne révèle un problème de santé majeur
Un enfant qui ronfle ou qui dort la bouche ouverte est souvent perçu comme mignon ou plongé dans un sommeil profond. En réalité, le ronflement chronique chez l’enfant n’est jamais banal. C’est le signal d’alarme d’un corps qui lutte pour obtenir suffisamment d’oxygène.
Dans cet article, nous expliquons pourquoi le ronflement infantile mérite une attention immédiate, comment il affecte la croissance faciale, le développement cognitif et même le comportement de votre enfant, et surtout : ce que l’orthodontie interceptive peut faire pour transformer la vie de votre enfant.
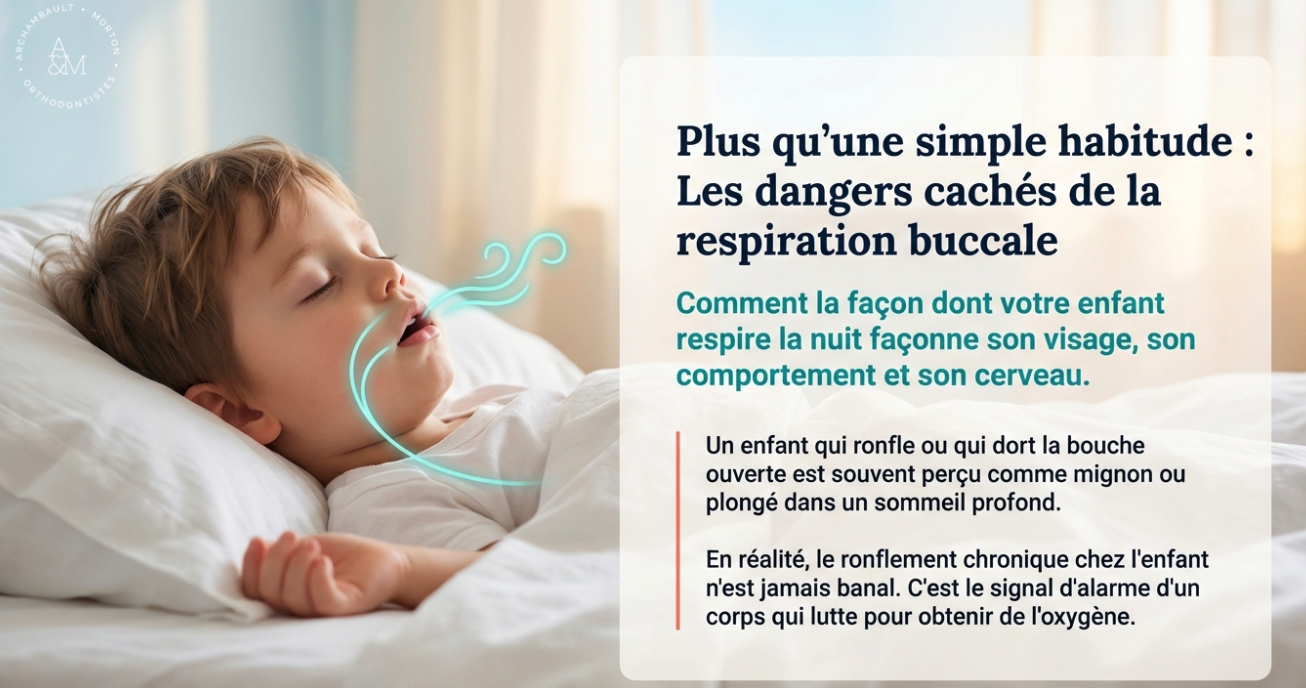
1. Le Mythe du « Petit Ronfleur » : L’Apnée de l’Enfant N’Est Pas Celle de l’Adulte
Contrairement à l’apnée du sommeil chez l’adulte – souvent liée au surpoids, à l’hypertension et au relâchement tissulaire dû à l’âge – l’apnée de l’enfant a des causes strictement anatomiques et structurelles.
Causes Anatomiques Principales
- Amygdales et végétations hypertrophiées : Elles bloquent physiquement le passage de l’air dans les voies respiratoires supérieures
- Mâchoire étroite et rétrognathe (menton fuyant) : Un palais trop étroit limite l’espace disponible pour la langue et réduit la cavité nasale
- Allergies environnementales : Inflammation chronique des voies respiratoires qui aggrave l’obstruction
- Respiration buccale chronique : Lorsque le nez est bloqué, l’enfant compense en respirant par la bouche
Message clé : Un enfant qui ronfle ne souffre pas d’un problème de poids ; il souffre d’un manque d’espace vital pour l’air. C’est un problème structurel qui exige une approche multidisciplinaire.
2. La Mécanique Vitale : Respiration Nasale vs Respiration Buccale
La Voie Nasale (La Norme)
- Filtre : Les cils nasaux bloquent les allergènes et les bactéries
- Climatise : L’air est réchauffé et humidifié avant d’atteindre les poumons
- Régule : Production d’oxyde nitrique, augmentant l’absorption d’oxygène de 10 à 15 %
La Voie Buccale (Le Secours)
- Vulnérabilise : L’air entre sec, froid et chargé de particules
- Enflamme : Frappe directement les amygdales, favorisant leur hypertrophie chronique
- Asphyxie : Moins d’oxygène absorbé par le cerveau, créant des micro-éveils répétés
3. L’Effet Domino : Du Souffle au Cerveau
Le ronflement infantile déclenche une cascade de conséquences qui affectent l’ensemble du développement de l’enfant :
Étape 1 : Obstruction Nasale
Allergies, rhumes chroniques ou végétations hypertrophiées bloquent le passage de l’air par le nez.
Étape 2 : Respiration Buccale
Pour compenser le manque d’air, la bouche s’ouvre automatiquement. L’enfant respire par la bouche jour et nuit.
Étape 3 : Chute de la Langue
Normalement, la langue repose contre le palais et agit comme un moule naturel qui élargit le palais en forme de U. Lorsque la bouche est ouverte, la langue tombe au fond de la cavité buccale, perdant son rôle de soutien.
Étape 4 : Déformation Osseuse
Sans la pression constante de la langue, la mâchoire supérieure se rétrécit. Le palais se creuse en V au lieu de rester en U. Résultat : chevauchement dentaire sévère et plancher nasal rétréci.
Étape 5 : Asphyxie Nocturne
Les voies respiratoires deviennent encore plus étroites. Le ronflement s’intensifie, les pauses respiratoires se multiplient. L’oxygène n’arrive plus correctement au cerveau.
Étape 6 : Impact Neurocognitif
Sommeil fragmenté, hyperactivité paradoxale, fatigue chronique. L’hypoxie intermittente sévère peut altérer la matière grise dans l’hippocampe et le cortex frontal, affectant le QI et les fonctions exécutives.
4. L’Empreinte Physique : Le Visage du Respirateur Buccal
La façon dont un enfant respire sculpte littéralement la croissance de ses os faciaux. Voici les signes visuels caractéristiques :
- Regard fatigué : Cernes foncés sous les yeux dus à la stagnation veineuse
- Visage allongé : Croissance verticale excessive (syndrome de la face longue)
- Lèvres incompétentes : Lèvre supérieure courte, bouche constamment entrouverte
- Menton fuyant : Mâchoire inférieure reculée qui obstrue l’arrière-gorge
- Tonicité réduite : Affaissement général des muscles orofaciaux
Source : Rompré et al., 2011 – Le corps sacrifie l’esthétique et la structure faciale optimale pour accomplir sa fonction la plus urgente : trouver de l’air.
5. Le Corps Compense : Posture, Bruxisme et Sommeil Agité
La Posture de Survie
Pour dégager l’arrière-gorge et ouvrir les voies respiratoires, l’enfant hyperextend sa colonne cervicale. Cette mauvaise posture, maintenue jour et nuit, devient permanente.
Le Bruxisme : Un Mécanisme de Réanimation
Près de 15 % des enfants en orthodontie grincent des dents. Le cerveau force la mâchoire à bouger frénétiquement pour rouvrir les voies respiratoires lorsqu’elles s’effondrent pendant le sommeil.
L’Énurésie : Stress Physiologique Extrême
La lutte pour respirer modifie la pression dans l’abdomen et perturbe la sécrétion hormonale. Un enfant plus âgé qui fait pipi au lit souffre souvent d’apnée du sommeil non diagnostiquée.
6. Le Cerveau en État d’Alerte : Les Micro-Éveils Invisibles
Un enfant qui respire par la bouche ne bénéficie jamais d’un sommeil réparateur. À chaque baisse d’oxygène, le cerveau déclenche un micro-éveil de survie pour forcer la reprise de la respiration.
Cycle Normal de Sommeil
Récupération cellulaire, consolidation de la mémoire, hormone de croissance.
Cycle Respirateur Buccal
Sommeil haché, adrénaline élevée, fatigue chronique.
Impact neurologique : L’hypoxie intermittente sévère chez l’enfant peut altérer la matière grise dans l’hippocampe et le cortex frontal, affectant le QI et les fonctions exécutives.
7. Le Faux TDAH : Quand la Fatigue Se Masque en Hyperactivité
Contrairement à un adulte fatigué qui bâille et s’endort, un enfant épuisé devient hyperactif pour lutter contre le sommeil.
Symptômes Partagés
- Hyperactivité motrice et agitation
- Incapacité à se concentrer en classe
- Impulsivité et irritabilité
- Faible tolérance à la frustration
- Baisse des performances scolaires
Message crucial : Avant de diagnostiquer un trouble de l’attention (TDAH), il est crucial d’évaluer la qualité de la respiration nocturne de l’enfant.
8. La Matrice d’Observation : Les Signaux d’Alarme pour les Parents
La Checklist de la Table de Nuit (La Nuit)
- Ronflements réguliers ou respiration bruyante
- Dort la bouche ouverte (lèvres sèches au réveil)
- Sommeil très agité (draps complètement froissés)
- Bave excessive sur l’oreiller
- Grincement de dents audible (bruxisme)
- Respiration paradoxale (la poitrine se creuse à l’inspiration)
La Checklist du Bureau d’École (Le Jour)
- Cernes marqués et regard fatigué
- Difficultés de concentration ou agitation en classe
- Mâchoire inférieure souvent reculée
- Congestion nasale chronique (toujours enrhumé)
- Lenteur le matin, difficulté extrême à se réveiller
9. La Résolution : Une Approche Multidisciplinaire
La respiration buccale est un problème structurel qui exige une équipe unie :
L’ORL
Dégage les voies respiratoires (amygdales, végétations, allergies). Libère le passage de l’air.
Le Pédiatre / Spécialiste du Sommeil
Diagnostique et coordonne (polysomnographie, suivi neurocognitif). Confirme la sévérité du problème.
L’Orthodontiste
Reconstruit la fondation. Élargit le palais et recrée l’espace pour la langue. C’est ici que l’intervention orthodontique change réellement la vie de l’enfant.
10. Le Super-Pouvoir de l’Orthodontie Interceptive
L’orthodontie chez l’enfant n’est pas une question d’esthétique ; c’est une question d’ingénierie respiratoire.
L’Expansion Maxillaire
Un appareil qui élargit doucement un palais trop étroit.
Un Effet Double
Le plafond de la bouche est aussi le plancher du nez. Élargir le palais augmente mécaniquement le volume de la cavité nasale.
Le Résultat
L’enfant retrouve la capacité de respirer par le nez, la langue se replace, et le cycle de déformation s’arrête.
11. La Fenêtre d’Opportunité : Pourquoi il Faut Agir Tôt
La Fenêtre Dorée (Croissance Active) : 5-10 ans
Les os de la face et des mâchoires sont extrêmement malléables. Les sutures du palais ne sont pas soudées. L’intervention peut remodeler le visage en douceur et prévenir les dommages.
La Consolidation : 11-14 ans
La croissance ralentit. L’expansion est encore possible mais demande plus de temps. Les mauvaises habitudes respiratoires sont profondément ancrées.
La Fixation : 15+ ans
Les os sont soudés. Corriger un palais étroit ou une mâchoire reculée nécessite souvent des interventions chirurgicales complexes.
12. Ne Laissez Pas Sa Respiration au Hasard
Les enfants possèdent une incroyable capacité d’adaptation. Une intervention précoce ne se contente pas d’aligner leurs dents ; elle change la trajectoire de leur croissance, de leur sommeil et de leur vie.
Votre mission pour ce soir :
Observez votre enfant dormir. S’il respire par la bouche, s’il ronfle, ou s’il grince des dents, ne l’ignorez pas.
La première étape : Planifiez une évaluation avec un orthodontiste ou votre pédiatre pour analyser son écosystème respiratoire.
10. Le Super-Pouvoir de l’Orthodontie Interceptive
L’orthodontie chez l’enfant n’est pas une question d’esthétique ; c’est une question d’ingénierie respiratoire.
L’Expansion Maxillaire
Un appareil qui élargit doucement un palais trop étroit.
Un Effet Double
Le plafond de la bouche est aussi le plancher du nez. Élargir le palais augmente mécaniquement le volume de la cavité nasale.
Le Résultat
L’enfant retrouve la capacité de respirer par le nez, la langue se replace, et le cycle de déformation s’arrête.
11. La Fenêtre d’Opportunité : Pourquoi il Faut Agir Tôt
La Fenêtre Dorée (Croissance Active) : 5-10 ans
Les os de la face et des mâchoires sont extrêmement malléables. Les sutures du palais ne sont pas soudées. L’intervention peut remodeler le visage en douceur et prévenir les dommages.
La Consolidation : 11-14 ans
La croissance ralentit. L’expansion est encore possible mais demande plus de temps. Les mauvaises habitudes respiratoires sont profondément ancrées.
La Fixation : 15+ ans
Les os sont soudés. Corriger un palais étroit ou une mâchoire reculée nécessite souvent des interventions chirurgicales complexes.
12. Ne Laissez Pas Sa Respiration au Hasard
Les enfants possèdent une incroyable capacité d’adaptation. Une intervention précoce ne se contente pas d’aligner leurs dents ; elle change la trajectoire de leur croissance, de leur sommeil et de leur vie.
Votre mission pour ce soir :
Observez votre enfant dormir. S’il respire par la bouche, s’il ronfle, ou s’il grince des dents, ne l’ignorez pas.
La première étape : Planifiez une évaluation avec un orthodontiste ou votre pédiatre pour analyser son écosystème respiratoire.
Questions Fréquentes
1. À quel âge faut-il consulter un orthodontiste ?
L’Ordre des Dentistes du Québec recommande une première évaluation orthodontique dès l’âge de 7 ans. À cet âge, l’orthodontiste peut détecter les problèmes de croissance des mâchoires et intervenir pendant la fenêtre de croissance active (5-10 ans) pour obtenir les meilleurs résultats.
2. Mon enfant ronfle mais ne semble pas fatigué. Est-ce vraiment grave ?
Oui. Les enfants ne montrent pas la fatigue de la même façon que les adultes. Au lieu de bâiller et de s’endormir, ils deviennent hyperactifs. Le ronflement chronique indique toujours un problème d’obstruction respiratoire qui affecte l’oxygénation du cerveau, même si l’enfant semble énergique en journée.
3. L’expansion du palais est-elle douloureuse ?
Non. L’expansion maxillaire est généralement bien tolérée par les enfants. Pendant les premiers jours, votre enfant peut ressentir une légère pression, mais ce n’est pas douloureux. L’appareil élargit progressivement le palais en douceur sur plusieurs semaines.
4. Combien de temps dure le traitement ?
Cela dépend de la sévérité du problème. L’expansion active du palais prend généralement 3 à 6 mois, suivie d’une période de stabilisation. Votre orthodontiste établira un plan de traitement personnalisé adapté aux besoins spécifiques de votre enfant.
5. Est-ce que l’assurance couvre ce type de traitement ?
De nombreuses assurances dentaires au Québec couvrent une partie des traitements orthodontiques, surtout lorsqu’ils sont médicalement nécessaires (comme dans le cas de problèmes respiratoires). Vérifiez avec votre assureur et discutez des options de financement avec votre clinique orthodontique.
Conclusion : LE RONFLEMENT CHEZ L’ENFANT N’EST PAS ANODIN!
Le ronflement chez l’enfant n’est jamais anodin. C’est un signal d’alarme qui révèle un problème structurel nécessitant une intervention multidisciplinaire. Grâce à l’orthodontie interceptive, nous pouvons transformer non seulement le sourire de votre enfant, mais aussi sa santé, son sommeil, ses performances scolaires et sa qualité de vie à long terme.
N’attendez pas que les os soient soudés. Agissez maintenant, pendant la fenêtre d’opportunité.
📞 Prenez Rendez-vous Aujourd’hui :
(450) 218-1892
Si vous envisagez un traitement orthodontique, n’hésitez pas à consulter un orthodontiste certifié. Une première consultation vous permettra d’évaluer vos besoins, de découvrir les options disponibles et de planifier le meilleur traitement pour obtenir le sourire dont vous rêvez.
Références Scientifiques
- Huynh, N., Morton, P. D., et al. (2011). Associations between sleep-disordered breathing symptoms and facial and dental morphometry, assessed with screening examinations. American Journal of Orthodontics and Dentofacial Orthopedics. Lien : https://doi.org/10.1016/j.ajodo.2011.03.023?utm_source=amortho.com
- Carra, M. C., Huynh, N., Morton, P. D., et al. (2011). Prevalence and risk factors of sleep bruxism and wake-time tooth clenching in a 7- to 17-yr-old population. European Journal of Oral Sciences. (Cette étude du Dr Morton porte spécifiquement sur le bruxisme du sommeil et l’orthodontie). Lien :
https://doi.org/10.1111/j.1600-0722.2011.00846.x?utm_source=amortho.com
- Müller-Hagedorn, S., et al. (2025). Orthodontic Perspectives in the Interdisciplinary Management of Pediatric Obstructive Sleep Apnea.
- Kanwal, L., et al. (2025). Assessment of the risk of sleep-disordered breathing and its contributing factors in the pediatric orthodontic population: A cross-sectional study.
- Finck, N., et al. (2024). Association of clinical indicators in TMJ, craniofacial, occlusal, and upper airway changes with symptoms of pediatric obstructive sleep apnea and mouth-breathing.
- Kitagaito, K., et al. (2023). Malocclusion in Pediatric Obstructive Sleep Apnea Referred for Sleep Study.
- Pirilä-Parkkinen, K., et al. (2010). Cephalometric evaluation of children with nocturnal sleep-disordered breathing.
- Strollo, P. J., et al. (2000). Cephalometric Assessment of Snoring and Nonsnoring Children.
- Nelson, S., & Kulnis, R. (2001). Snoring and Sleep Disturbance Among Children from an Orthodontic Setting.
- Zucconi, M., et al. (1999). Craniofacial modifications in children with habitual snoring and obstructive sleep apnoea: A case-control study.
- de Carlos, F., et al. (2003). Chronic snoring and obstructive sleep apnea-hypopnea syndrome in children
D’autres articles
Broches dentaires : aliments à éviter
Ce que vous ne pouvez pas manger avec des broches (Et pourquoi votre orthodontiste vous le répète à chaque rendez-vous) Votre orthodontiste vous a remis une liste d'aliments interdits le jour de la pose de vos broches. Peut-être avez-vous hoché la tête poliment avant...
Tendance en Orthodontie : Tout savoir.
L'orthodontie évolue à une vitesse impressionnante. Intelligence artificielle, aligneurs transparents de nouvelle génération, scans 3D, télésuivi... Ces innovations transforment la façon dont les orthodontistes planifient et réalisent vos traitements. Mais attention :...
Dentiste ou Orthodontiste : c’est quoi la différence?
Dentiste ou Orthodontiste : Comprendre la Différence pour Mieux Choisir Vous êtes-vous déjà demandé quelle est la différence entre un dentiste et un orthodontiste ? Bien que ces deux professionnels travaillent dans le domaine de la santé buccodentaire, leurs rôles et...







